Оперативната травма представлява увреждане на човешкия организъм, което хирургът нанася при всяка една оперативна интервенция. Това увреждане може да бъде от чисто механичен характер - разрези, шевове, разединяване на тъкани и други основни хирургични манипулации. Освен това травмата може да бъде причинена от различни химични фактори - сребърен нитрат, киселини и основи, които се използват за коагулация и разграждане на тъкани; съществуват и увреждания от други физични фактори - например при коагулацията на кървящи кръвоносни съдове водещо е въздействието на електрическия ток. Няма операция, която да не е съпроводена с оперативна травма - от най-малко инвазивната ендоскопия до комбинираната трансплантация на сърце и бял дроб (най-обемната оперативна интервенция в хирургията, с известна условност) всяка хирургична манипулация е съпроводена от травма. Всеки хирург обаче в своята практика би следвало да се води от древния принцип - primum non nocere, който е въведен още от времето на Хипократ - преди всичко да не вредим. Сумарният ефект от всяко едно хирургично лечение би следвало да е положителен - ползата от оперативната интервенция трябва да бъде по-голяма от вредата от оперативната травма. Същият принцип е валиден и за всякакви други типове лечение - терапевтично, физиотерапевтично и дори при плацебо лечението.
Персийският лечител Авицена, един от основоположниците на медицината, е казал: "Има три страни - болният, лечителят и болестта. На чиято страна застане болният, тя и ще победи". Поради това в днешно време се отрича патерналистичният подход в медицината, според който на болния не бива да се обяснява как точно се лекува неговото заболяване, а се прилага методът на информираното съгласие - на разбираем за болния език се обяснява същността на заболяването, възможностите за неговото лечение и прогнозите при различните лечебни методи. След това болният по възможност сам избира на какво лечение да се подложи.
Съществуват различни методи за оценка на оперативния риск. Най-общо той е два типа - оправдан и неоправдан. Проблемът е че повечето методи за оценка на този риск са крайно субективни и зависят основно от личната преценка на оператора - а тя е индивидуална за всеки и се определя от множество психологически фактори - склонност да се поема риск, толеранс към несигурността, мотивация и разбира се, от нивото на клиничния опит и теоритичните познания на хирурга.

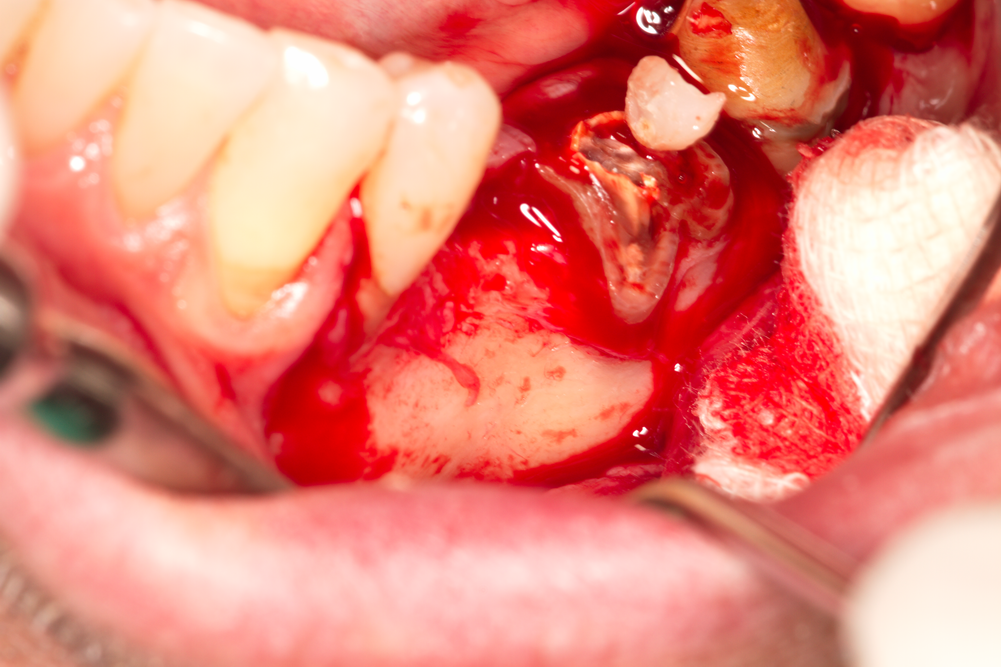
Оперативна травма, причинена на пациент с цел поставяне на зъбни импланти - отпрепариране на муко - периостално ламбо с последваща екстракция на зъб 36 и имедиатно имплантиране. Според доста широко разпространени мнения в съвременната имплантология такава оперативна травма е излишна и непоравдана - спокойно може да се екстрахира зъбът и без да се отделя венечната лигавица. При по-задълбочен анализ на клиничния случай обаче ще се види съвсем различна ситуация - около 4 милиметра костен дефект вестибуларно на медиалния корен на зъба и бифуркация, изпълнена с гранулации, най-вероятно проходима при сондиране. Гранулациите подлежат на кюретаж до здрава кост, което изобщо не е сигурно че може да се ивзърши адекватно без отпрепарирането на въпросното ламбо (оперативна травма). След това е необходимо костният дефект да се изпълни с изкуствена кост (костна пластика), което технически е възможно да се извърши и без отделянето на ламбо; количеството кост и дълбочината на аплициране обаче ще бъдат значително по-добри при отделянето на муко-периосталното ламбо. При такъв клиничен случай дългосрочният резултат от лечението с импланти определено ще бъде по-добър, по-траен и по-сигурен при наличието на такава оперативна травма, отколкото без нея. Въпреки че два или три дни пациентът ще има дискомфорт, малко по-големи болки, оток и теглене в областта на оперативното поле - водеща би следвало да бъде дългосрочната полза от оперативната травма.